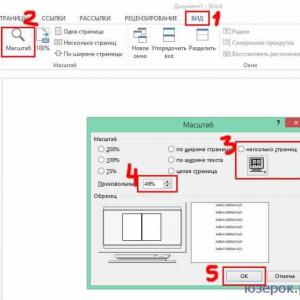
Instrumente de comunicare verbală și non-verbală. Aspecte non-verbale în activitatea unui medic: cum să citiți gesturile și expresiile faciale ale pacientului? Comunicarea non-verbală cu pacientul
Oricine a fost vreodată la medic sau psihoterapeut știe că rezultatul unei vizite depinde în mare măsură de schimbul de semnale non-verbale în timpul vizitei în sine. În această secțiune, vom analiza patru aspecte ale tratamentului unei boli fizice sau mentale în care comunicarea non-verbală este deosebit de importantă.
- Recunoașterea bolii. Cum recunosc clinicienii profesioniști diferite condiții, în special depresia?
- Diagnostic. Clinicul face concluziile corecte cu privire la problemele, starea și perspectivele pacientului?
- Terapie. Clinicianul poate ajuta pacientul să-și rezolve problemele și să-și mențină starea fizică și psihologică la un nivel bun?
- Relaţii. S-a dezvoltat o relație interpersonală pozitivă și de încredere între clinician și pacient?
Pentru fiecare dintre aceste obiective, indicii non-verbale sunt extrem de importante. În ceea ce privește recunoașterea bolii, studierea comportamentului non-verbal și a abilităților poate ajuta cercetătorii să dezvolte teorii despre natura bolii. Comportamentul non-verbal poate fi unul dintre simptomele bolii. De exemplu, un simptom al depresiei este expresia tristeții, iar unul dintre simptomele schizofreniei este comportamentul non-verbal inadecvat. La fel, un simptom al autismului este incapacitatea celor care suferă de a trage concluzii despre ceea ce se întâmplă în capul altei persoane; prin urmare, incapacitatea de a evalua corect manifestările emoțiilor va fi unul dintre simptomele definitorii ale acestei afecțiuni. Mulți oameni cu boli mintale, inclusiv depresie, schizofrenie, alcoolism (Philippot, Kornreich și Blairy) și autism (McGee și Morrier), sunt mai puțin exacți în evaluarea semnificației indicilor non-verbali decât subiecții de control. În prezent, nu este clar în ce măsură incapacitatea de a decoda semnalele non-verbale, care este atât de evidentă la persoanele care suferă de aceste afecțiuni, este legată exclusiv de natura bolilor lor și nu este o consecință a altor factori, în în special un deficit general de abilități cognitive, lipsa unei motivații adecvate necesare pentru concentrarea asupra îndeplinirii sarcinilor experimentale sau administrării medicamentelor. Pentru a răspunde fără echivoc la această întrebare, sunt necesare mai multe cercetări care să includă sarcini controlate acceptabile împreună cu teste de sensibilitate non-verbale.
Simptomele non-verbale sunt, de asemenea, importante pentru diagnosticul bolii de către medicii. Munca unui medic și psihoterapeut necesită cunoștințe speciale și abilități cognitive dobândite în procesul de educație și formare; cu toate acestea, cea mai mare parte a muncii lor este în comunicarea interpersonală. Clinicienii și pacienții vorbesc în principal între ei, iar efectul terapeutic se realizează tocmai prin vorbire. Este clar că comportamentul non-verbal este o componentă critică a acestei interacțiuni.
De obicei, medicul acordă atenție semnelor non-verbale care pot arunca lumina asupra problemelor pacientului și asupra evoluției bolii. În timpul vizitei la terapeut, capacitatea sa de a „citi” semnele emoțiilor, în special acele emoții care nu au fost exprimate verbal, care privează pacientul de liniștea sufletească sau sunt refuzate de acesta, joacă un rol major. Când acceptă un pacient, medicul este acordat la percepția acelor semnale emoționale și psihologice care vin de la el, care pot fi cauza sau efectul stării sale fizice. De exemplu, după un atac de cord, pacientul poate fi deprimat.
Mulți cercetători au studiat relația dintre diferite manifestări non-verbale și tulburări mentale. De exemplu, s-a dovedit valabilă privirea scăzută și reacția întârziată, o reprezentare stereotipă a comportamentului persoanelor aflate într-o stare de depresie. De asemenea, se arată că astfel de pacienți se caracterizează printr-o scădere a mobilității generale, scăderea expresivității, sunt mai puțin vorbăreți, gesticulează mai puțin și zâmbesc mai rar, evită contactul vizual; au vorbire împiedicată și sunt incapabili să exprime emoții.
Unele forme de schizofrenie se caracterizează printr-o voce extrem de inexpresivă și monotonă; în comparație cu subiecții de control, aceștia au activare subtilă a mușchiului facial, provocând ridurile pielii (acest mușchi este asociat cu poziția sprâncenelor, indicând faptul că o persoană se simte tristă), chiar și atunci când li se arată stimuli pozitivi (Krig & Earnst) ... Alte semne non-verbale de schizofrenie includ o față sedentară, afectare inadecvată, atingeri frecvente și evitarea contactului vizual cu ceilalți. Anumite forme de comportament non-verbal sunt dovezi neechivoce de autism și o afecțiune conexă numită sindromul Asperger, în primul rând evitarea contactului vizual, precum și zâmbete și gesturi mai puțin frecvente (McGee și Morrier).
O altă ilustrare a utilizării expresiilor non-verbale în scopuri de diagnostic este identificarea durerii. Cercetătorii au identificat combinații de trăsături faciale care sunt asociate cu dureri de origini diferite, atât la adulți, cât și la copii (Patrick, Craig și Prkachin; Prkachin). Indicatorii obișnuiți ai durerii includ sprâncenele căzute, ochii îngustați, obrajii ridicați, buza superioară ridicată și nasul încrețit. Analiza acestor semne poate oferi informații care nu pot fi obținute de la pacienți înșiși. De exemplu, pacienții care suferă de o formă cronică sau acută de tulburări temporomandibulare și care suferă de durere atunci când maxilarul se mișcă, creează că suferă de această durere în același mod, dar indicatorii faciali indică faptul că cronicile se confruntă cu dureri mai severe când sunt lăsate la propriile dispozitive și când au tratamente dureroase (LeResche, Dworkin, Wilson și Ehrlich). Trăsăturile faciale non-verbale pot distinge, de asemenea, o persoană care suferă de fapt de un simulant (Prkachin).
Există, de asemenea, forme cunoscute de comportament non-verbal care sunt asociate cu personalități de tip A (adică cu persoane mai susceptibile la infarctul miocardic): vorbire tare și rapidă și alte manifestări care indică agresivitate. Într-adevăr, rezultatele multor studii sugerează că agresivitatea este un vestitor al infarctului. Un studiu recent arată că expresiile faciale codificate în conformitate cu sistemul de codare a mișcării faciale sunt asociate cu ischemie tranzitorie, o afecțiune în care este furnizat sânge insuficient mușchiului inimii, care poate provoca consecințe grave și chiar fatale. Interviurile cu bărbați sănătoși și bărbați cu boală coronariană au fost înregistrate video și s-au luat măsurătorile fiziologice necesare. S-a dovedit că pacienții ischemici au prezentat mai multe expresii faciale care indică furie și zâmbete mai nesincere decât bărbații sănătoși (Rosenberg, Ekman, Jiang, Babyak, Coleman). Constatări ca acestea ar putea afecta tratamentul acestor pacienți.
În procesul de formare a viitorilor medici și psihoterapeuți, se acordă un loc din ce în ce mai proeminent dobândirii de cunoștințe despre factorii de comunicare. Cu toate acestea, aceștia au tendința de a primi în mod clar o pregătire insuficientă cu privire la modul de comunicare cu pacienții, inclusiv recunoașterea stării pacientului, utilizând semnalele non-verbale trimise acestora. Este clar că medicii au nevoie de astfel de cunoștințe. Cu toate acestea, este foarte important ca medicii să nu numai să observe semnalele non-verbale trimise de pacienți, dar să poată și să le interpreteze corect. Se știe despre un studiu în care profesorii-chirurgi au concluzionat în mod eronat că studenții erau insuficient pregătiți dacă își abăteau ochii în timpul unui examen oral. Este important să observați semnale non-verbale, dar este și mai important să le interpretați corect și să le puteți ignora dacă în momentul de față ceea ce exprimă pacientul în cuvinte este de cea mai mare importanță.
Semnele non-verbale pot fi folosite și ca sursă de informații despre eficacitatea tratamentului. Deci, ca urmare a influenței psihoterapeutice, sunetul vocii, zâmbetele, mișcările și alte forme de comportament non-verbal se pot schimba (Ellgring & Scherer; Ostwald).
Până acum, am vorbit despre modul în care medicii și terapeuții pot folosi indicii non-verbale. Dar pacienții îi observă și ei, dorind să vadă semne de înțelegere, interes, simpatie sau antipatie sau să găsească liniște.
Comportamentul non-verbal al terapeutului poate contribui la stabilirea unor relații bune, de încredere și la schimbul deplin de informații, adică așa-numita „alianță terapeutică”, dar poate duce și la faptul că pacientul se simte neglijat și neînțeles . Pacienții și medicii pot judeca cu o anumită precizie, deși nu foarte mare, cât de simpatici sunt unul față de celălalt, ceea ce poate avea consecințe de anvergură (Hall, Noggan, Stein și Roter). Conform rezultatelor acestui studiu, pacienții care erau mai puțin simpatici cu medicii erau mai puțin mulțumiți de interacțiunile lor și erau mai predispuși să ia în considerare schimbarea medicilor. Pacienții sunt mai mulțumiți de interacțiunile lor cu medicii și cred că își manifestă simpatie pentru ei dacă privesc în ochi, se apleacă spre ei, dau din cap, se apropie și vorbesc cu o voce simpatică, energică. Uneori, o combinație a acestor forme de comportament non-verbal dă cele mai bune rezultate. S-a demonstrat că pacienții au fost mult mai mulțumiți atunci când intonațiile negative ale medicului au fost combinate cu cuvintele sale pozitive (Hall, Roter, & Rand). Uneori, comportamentul non-verbal al medicilor poate indica o relație dificilă cu pacienții. Chirurgii care erau mai predispuși să fie dați în judecată aveau voci care sugerează o tendință dominantă.
Pacienții medicilor care sunt capabili să înțeleagă semnificația indicațiilor non-verbale sunt mai mulțumiți de interacțiunile lor și nu ratează vizitele (DiMatteo, Taranta, Friedman și Prince; DiMatteo, Hays și Prince). Autorii acestor studii au arătat, de asemenea, că medicii care au demonstrat mai exact semne non-verbale de emoție atunci când îndeplinesc o sarcină propusă au avut pacienți mai mulțumiți și mai conformi. Până în prezent, nu știm cum acești medici își folosesc abilitățile non-verbale bune atunci când comunică cu pacienții, dar se poate presupune că sunt capabili să-și exprime simpatia, să creeze o atmosferă confidențială și să acorde atenție acelor probleme ale pacientului, despre pe care a rămas tăcut.
Astăzi, viitorii medici știu cât de importantă este o relație bună cu pacienții. Este o amăgire să credem că medicii și pacienții joacă doar roluri bine învățate sau că medicii sunt mașini cognitive care „aruncă” un comportament profesional fără să simtă niciun sentiment. Există întotdeauna o relație între medici și pacienți; pot fi strict oficiali, dar este totuși o relație. Prin urmare, tot ceea ce știm despre rolul comportamentului non-verbal în formarea simpatiei, atitudinilor, impresiilor, înțelegerii reciproce, emoțiilor și credințelor este direct legat de acestea.
Tehnica de comunicare în asistență medicală
Mulți au experiență în comunicarea ineficientă cu alte persoane. Dacă nu ești înțeles, este surprinzător: „M-am lăsat destul de clar! De ce nu mă înțeleg? "
Una dintre condițiile pentru o comunicare eficientă este utilizarea tuturor componentelor sale.
De ce uneori oamenii se înțeleg greșit, chiar dacă sunt utilizate toate cele 5 elemente de comunicare eficientă?
În primul rând, mesajul în sine poate fi neclar. De exemplu, pronunțat cu o voce prea liniștită, scris cu scriere de mână slabă, conține termeni de neînțeles etc.
În al doilea rând, expeditorul poate folosi un canal greșit pentru a transmite informații. De exemplu, unei persoane cu probleme de auz i se oferă o cantitate mare de informații prin vorbire orală, în timp ce unei persoane cu probleme de vedere i se oferă instrucțiuni scrise cu scris de mână prea mic etc.
În al treilea rând, destinatarul mesajului nu confirmă faptul că informațiile au fost primite și înțelese exact așa cum a fost planificat de către expeditor. De exemplu, dacă întrebarea asistentei medicale: „Înțelegeți cum să luați medicamentele prescrise?” - pacientul răspunde: „Da, înțeleg”, asta nu înseamnă că a înțeles cu adevărat totul corect. În acest caz, pentru a primi confirmarea că mesajul a fost primit și înțeles de pacient în mod corect, asistenta ar trebui să pună mai multe întrebări specifice deschise, de exemplu: „Cât timp după masă veți lua medicamentul?”; - Cu ce \u200b\u200bvei lua acest medicament? etc. În acest caz, pacientul va relata mesajul asistentei după cum a înțeles-o.
Comunicarea eficientă necesită o pregătire atentă, o atitudine atentă față de interlocutor și o disponibilitate reciprocă de comunicare. Adesea persoanele cu deficiențe vizuale similare, deficiențe de auz, activitate fizică etc., au probleme diferite. Unicitatea fiecărei persoane este dezvăluită prin comunicare.
Metode de comunicare în asistență medicală
Există două modalități de a transfera informații: verbal (vorbire orală sau scrisă) și non-verbal (postură, gest, expresii faciale etc.). În fig. sunt prezentate tipurile de comunicare verbală și non-verbală. Alegerea metodei de transfer de informații depinde de conținutul mesajului și de calitățile individuale ale destinatarului mesajului. De exemplu, pentru o persoană orbă, puteți folosi vorbirea orală, pentru o persoană surdă - atât vorbirea orală (mulți surzi pot citi buzele), cât și vorbirea scrisă (memo). Adesea, mai multe canale sunt utilizate simultan pentru a transmite un mesaj, de exemplu, vorbirea orală este însoțită de expresii faciale și gesturi.
Comunicarea verbală implică două elemente importante: sensul și forma de exprimare. Mesajul trebuie să fie clar și concis.
Punerea întrebărilor corecte vă poate face comunicarea mai eficientă. Întrebările pot fi întrebări închise, la care se poate răspunde cu monosilabe „Da” sau „Nu” și deschise (speciale), la care puteți obține un răspuns mai mult sau mai puțin detaliat. Întrebările închise încep cu cuvintele: „Poți ..?”, „Vrei ..?”, „Ai nevoie de ..?”, „Ai ..?” etc.
Întrebările deschise încep cu cuvintele: „Spune-mi ..?”, „Ce ..?”, „Unde ..?”, „Când ..?”, „De ce ..?” etc.
O întrebare greșită poate face mesajul ineficient. Deci, învățând pacientul câteva abilități necesare, la întrebarea: „M-ai înțeles?”, Poți obține răspunsul: „Da”, în timp ce persoana pur și simplu nu vrea să admită că nu a înțeles totul. Dacă spuneți „aș vrea să mă asigur că mă înțelegeți corect”, puteți primi confirmarea mesajului pe care l-ați primit.

Eficacitatea mesajului poate fi îmbunătățită dacă:
- pentru a atrage atenția destinatarului mesajului (dacă persoana este ocupată cu ceva, iar mesajul dvs. nu este urgent, cel mai bine este să amânați conversația cu el pentru o vreme);
- vorbiți încet, cu o pronunție bună, fraze scurte simple;
- nu abuza de terminologia specială;
- modificați viteza și tempo-ul vorbirii atunci când comunicați cu un anumit pacient: dacă asistenta vorbește prea încet, pacientul poate crede că își subestimează capacitatea de a percepe informații. Dacă asistenta vorbește prea repede, pacientul poate crede că se grăbește și nu va mai dori să asculte mai departe;
- alege momentul potrivit pentru comunicare: persoana căreia i se adresează informațiile trebuie să aibă interes pentru conversație. Cel mai bun moment pentru comunicare este atunci când pacientul însuși pune întrebări despre starea sa, planul de îngrijire, intervențiile de asistență medicală etc .;
- nu începeți o conversație imediat după informațiile medicului despre un rezultat nefavorabil sau o boală incurabilă;
- monitorizează intonația vocii tale, asigură-te că se potrivește cu ceea ce vei spune. Tonul poate exprima interes, îngrijorare, indiferență și iritare, teamă, furie;
- selectați volumul dorit: vorbiți astfel încât să puteți fi auziți, dar să nu strigați;
- umorul promovează o comunicare verbală eficientă, dar trebuie să fie atent, mai ales atunci când se manipulează igiena personală a pacientului. Când îl îngrijești, dragă. surorile pot spune povești amuzante și pot folosi jocuri de cuvinte pentru a face pacientul să zâmbească. Unii cercetători străini remarcă faptul că umorul ajută la calmarea pacientului, ameliorarea tensiunii și durerii, oferă sprijin emoțional și calmează percepția bolii;
- asigurați-vă că sunteți înțeles adresându-i persoanei întrebări deschise, nu închise. Trebuie pusă întrebarea: „Cum vă pregătiți pentru examen?”, Dar nu „Ați înțeles cum să vă pregătiți pentru examen?” Pacientul poate spune „Da” la a doua întrebare (închisă), chiar dacă nu înțelege mesajul.
Pentru a vă asigura că sunteți înțeles corect și pentru a evalua răspunsul interlocutorului, trebuie să puteți asculta.
Este important ca orice persoană să fie ascultată atunci când spune ceva. Și primește confirmarea acestui fapt atât prin canale de comunicare verbală și non-verbală, cât și prin tăcere verbală.
Există 3 elemente ale ascultării active: recompensarea componentelor non-verbale, recompensarea componentelor verbale și tăcerea.
Componentele non-verbale satisfăcătoare ale ascultării active includ contactul vizual, postura care indică atenția și dorința de a asculta, distanța dintre interlocutori, încuviințările din cap și expresiile faciale.
Componentele verbale satisfăcătoare ale ascultării active includ exclamații scurte care arată vorbitorului că cuvintele lor sunt de interes.
Tăcerea poate fi o pauză foarte importantă într-o conversație: permite vorbitorului să-și adune gândurile într-o situație dificilă, să găsească cuvinte care se potrivesc sentimentelor și să reflecteze asupra punctului său de vedere. Tăcerea poate fi ciudată dacă vorbitorul ridică un subiect dificil pe care nu este pregătit să îl discute; puteți merge să vă întâlniți cu interlocutorul și să schimbați subiectul.
„A asculta înseamnă a fi deschis lumii, gândurilor și sentimentelor altora, indiferent dacă sunt exprimate în mod explicit sau implicit. Ascultarea nu este o percepție pasivă a informației, ci un efort activ și conștient de a construi un angajament cu interlocutorul. Pentru aceasta, pe lângă o simplă înțelegere a semnificației cuvintelor rostite, este necesară concentrarea, absența prejudecăților și o atitudine interesată față de ceea ce se spune. Pentru a fi un bun ascultător, trebuie să vă concentrați pe deplin atenția asupra celeilalte persoane, ceea ce înseamnă suprimarea propriilor prejudecăți, sentimente de anxietate și alte distrageri, interne și externe. "
Comunicarea scrisă (verbală) este extrem de importantă pentru asistentă... Poate fi eficient dacă luați în considerare următoarele instrucțiuni:
- scrieți cu atenție (dacă aveți o scriere de mână slabă, scrieți cu litere mari);
- alegeți dimensiunea și culoarea corectă a literelor (pentru o persoană cu deficiențe de vedere, scrieți cu un stilou albastru sau negru cu majuscule pe hârtie albă);
- asigurați-vă că toate informațiile necesare sunt incluse în notă;
- scrie corect. Greșelile subminează credibilitatea asistentei;
- alege cuvinte clare și simple;
- asigurați-vă că vă semnați mesajul.
Eficacitatea comunicării scrise depinde de mulți factori:
- dacă o persoană poate citi;
- vede el ce este scris;
- știe limba în care este scris mesajul;
- înțelege ce este scris?
Prin urmare, personalul medical trebuie să respecte următoarele orientări pentru o comunicare scrisă eficientă:
- pentru o persoană care nu știe să citească, desenați poze;
- fiți precisi la denumirea orei (dimineața, seara);
- aveți grijă (verificați dacă ați inclus toate informațiile necesare).
Comunicare nonverbală realizate cu ajutorul simbolurilor, gesturilor, expresiilor faciale, ipostazelor, atingerii. Cercetătorii au descoperit că 55% din informațiile din timpul unei conversații sunt percepute de participanții săi prin expresii faciale, posturi și gesturi, 38% - prin intonație și modulare vocală. În consecință, doar 7% din informații sunt transmise prin vorbire orală. Mai mult, se crede că cu ajutorul cuvintelor (canalul verbal) se transmit doar informații, iar atitudinea față de interlocutor este transmisă prin canalul non-verbal.
De regulă, oamenii sunt mai puțin capabili să controleze conștient canalul de comunicare non-verbal. Este studiat de o nouă știință - kinetica. Cercetătorii în kinetică au demonstrat că vorbirea este mai ușor de controlat decât expresiile faciale și limbajul corpului, deoarece informațiile non-verbale sunt strâns legate de starea mentală a unei persoane. Non-verbal, oamenii își exprimă starea mentală.
Uneori, întregul corp uman este implicat în transmiterea mesajului. Mersul unei persoane este, de asemenea, un mod de a transmite un mesaj și auto-exprimare. De exemplu, o persoană care intră cu îndrăzneală și încredere într-o cameră își demonstrează fie bunăstarea, fie furia. Intrarea lentă arată o reținere, frică sau anxietate. În aceste exemple, sunt necesare informații suplimentare pentru a înțelege corect mesajul. Trebuie remarcat faptul că o asistentă medicală trebuie adesea să aibă grijă de pacienții care nu pot folosi limbajul vorbit ca canal de comunicare, astfel încât asistenta are nevoie de abilități de comunicare non-verbală.
Când te uiți la o persoană, primești o mulțime de informații din expresiile sale faciale, din expresiile faciale, din gesturi. De exemplu, în timpul unei conversații, o asistentă medicală vede că pacientul și-a încrucișat brațele și le-a lipit strâns de piept. Acest lucru ar putea însemna că este foarte îngrijorată sau supărată. Atunci când primește un mesaj într-un mod non-verbal, furnizorul de servicii medicale trebuie să fie sigur că pacientul a înțeles-o corect. În situația discutată, asistenta ar putea pune întrebarea: „Ești supărat de ceva?”
Expresiile faciale umane sunt o sursă foarte bogată de informații despre starea sa emoțională. Toți oamenii, indiferent de naționalitate și cultură în care au crescut, înțeleg aproape la fel starea emoțională exprimată de expresiile faciale de pe chipul interlocutorului. De exemplu, atunci când o persoană suferă, gura este închisă, colțurile gurii sunt coborâte, ochii sunt îngustați, plictisitori, sprâncenele sunt deplasate spre puntea nasului, colțurile exterioare ale sprâncenelor sunt ridicate, acolo sunt pliuri verticale pe frunte și podul nasului, fața este rigidă.
Psihologii cred că fața unei persoane este un fel de centru pentru primirea și transmiterea semnalelor sociale. Este bine cunoscut faptul că expresiile faciale conferă unei persoane un aspect individual. După cum spun mulți oameni, cel mai expresiv lucru al feței este ochii. Acest lucru este dovedit de multe ziceri și fraze: „citește sufletul după ochi”, „scânteie cu ochii”, „devoră cu o privire”, „ascunde ochii” etc. Privirea unei persoane completează ceea ce este nespus în cuvinte și gesturi și adesea privirea este cea care dă adevăratul sens frazei vorbite. O privire expresivă este capabilă să transmită sensul nu numai a ceea ce se spune, ci și a ceea ce este nespus sau nespus. În unele cazuri, o privire poate spune mai mult decât cuvinte. În consecință, privirea ochi-la-ochi este cel mai important canal al comunicării non-verbale. Privirea lansează și susține comunicarea în toate etapele sale; importanța sa crește în special cu comunicarea confidențială „ochi în ochi”.
Contactul vizual indică disponibilitatea de a comunica. Cu ajutorul ochilor, se transmit cele mai exacte semnale despre starea unei persoane, deoarece extinderea sau îngustarea elevilor nu pot fi controlate în mod conștient. De exemplu, dacă o persoană este agitată, elevii săi sunt de patru ori mai mari decât de obicei, iar dacă este supărat, elevii devin mai îngustați.
Chipul păstrează o expresie stabilă mult timp (tristă, indiferentă, rea, amabilă etc.). Mai mult, centrul care permite interlocutorului să determine expresia feței este tocmai ochii. Potrivit cercetărilor, peste 50% din timpul comunicării, interlocutorii se privesc unul în celălalt.
Mâinile joacă un rol important în limbajul semnelor și nu numai atunci când vorbitorul arată cu mâinile forma subiectului în discuție, indică o direcție sau comentează un eveniment. Mâinile transmit și o stare emoțională. Deci, anxietatea se poate manifesta prin mișcări continue ale mâinilor, tremurarea degetelor etc.
Unul dintre aspectele importante ale comunicării non-verbale este aspectul asistentei. Dacă este îmbrăcată profesional, pacientul va avea mai multă încredere în ea. Firește, în diferite țări, în funcție de nivelul de dezvoltare economică, cultură și religie, societatea are anumite așteptări și cerințe atât pentru asistență medicală în general, cât și pentru apariția unei asistente medicale. Chiar și într-o țară, fiecare pacient are propria noțiune preconcepută despre o asistentă medicală.
Expresia feței a asistentei afectează semnificativ eficacitatea comunicării cu pacientul. Pacienții se uită de obicei la expresia feței asistentei atunci când face pansamentul, răspunzând la întrebări despre gravitatea și prognosticul bolii. În acest sens, ar trebui să înveți să controlezi expresia feței tale, mai ales în cazurile care provoacă emoții neplăcute, pentru a înmuia sentimentele de teamă ale pacientului.
Poziția corpului pacientului, mișcările acestuia indică atât starea sa fizică, cât și cea emoțională.
Comunicarea verbală și non-verbală poate exista simultan. De exemplu, o conversație (comunicare verbală) poate fi însoțită de un zâmbet, gesturi, plâns etc. (informații non-verbale). Trebuie menționat, totuși, că percepția unui mesaj depinde în mare măsură de informații non-verbale. Învățarea „citirii” mesajului non-verbal va ajuta asistenta să înțeleagă adevăratele sentimente, stări și preocupări ale pacientului. De exemplu, dacă un pacient îi spune unei asistente că totul este în regulă cu el și că nimic nu-l deranjează, dar în același timp el nu se uită în ochii lui, stă strâns strâns cu mâinile în pumni, asistenta ar trebui să vadă o poziție de neîncredere , frică, confuzie și, desigur, nu lăsați un astfel de pacient fără ajutor.
Procesul de comunicare este în mare măsură influențat de experiența și memoria anterioară a persoanei. Toți cei implicați în conversație își aduc atitudinile și convingerile în conversație.
Deși ambele moduri de comunicare (verbală și non-verbală) sunt complementare, mulți cercetători consideră că semnalele non-verbale sunt utilizate mai eficient, mai ales atunci când este necesar să se transmită starea emoțională a unei persoane. Pe de altă parte, comunicarea verbală este un mijloc comun de transmitere a informațiilor de fapt. Eficacitatea comunicării verbale depinde în mare măsură de capacitatea de a gândi, vorbi, asculta, citi și scrie.
Căi non-verbale - atingerea mâinii pe umăr, bătut pe spate sau îmbrățișare - permite asistentei să informeze persoana despre afecțiunea față de ea, sprijin emoțional, aprobare, empatie.

Profesioniștii în asistență medicală mărturisesc că abilitatea de a evalua starea pacientului se bazează pe multe abilități de comunicare non-verbală (non-verbală), în special în atingere. Atingerea calmează adesea oamenii atunci când sunt într-o mare suferință. Cu toate acestea, trebuie să fiți foarte atenți la contactul fizic, deoarece în unele culturi contactul strâns și strâns cu străinii poate fi inacceptabil. Asistenta medicală ar trebui să ia în considerare faptul că comunicarea va avea mai mult succes dacă se produce în zona de confort.
Fiecare persoană are o dimensiune diferită a zonelor de confort. De obicei, o persoană nu se gândește la zona de confort sau la dimensiunea spațiului personal din jurul său până când cineva nu invadează acea zonă. Persoana se simte imediat inconfortabilă și, dacă este posibil, face un pas înapoi pentru a restabili un spațiu personal confortabil în jurul său. Disconfortul pe care îl are o persoană dacă cineva se află în spațiul său personal poate fi asociat cu conceptele de intimitate, amenințare, superioritate. O persoană admite în spațiul său personal numai persoane apropiate și prieteni. Deci, pentru majoritatea oamenilor, dimensiunea zonei personale este de 0,45-1,2 m. De regulă, comunicarea confortabilă este posibilă la o distanță de 1 m. De obicei, această distanță este reglementată de norme culturale. În același timp, atunci când efectuează anumite proceduri, asistenta invadează nu numai zonele personale, ci și cele intime (16-45 cm) și superintimate (0-15 cm). Asistenta, cunoscând și înțelegând dificultățile pe care le poate întâmpina pacientul, ar trebui să fie deosebit de atentă și delicată. De exemplu, dimensiunea zonei de confort a asistentei îi permite să stea aproape de alte persoane, dar acestea sunt incomode și se îndepărtează, deoarece zona lor de confort poate fi mai mică. Dimpotrivă, o asistentă medicală se poate simți confortabilă numai dacă există un spațiu mare în jurul ei, iar persoana crede că este neplăcută pentru ea și, prin urmare, ea stă (stă) atât de departe de el.
Trebuie să ne amintim că adesea profesioniștii din domeniul sănătății se obișnuiesc atât de mult să comunice cu persoanele aflate în diverse situații, inclusiv atunci când pacienții sunt goi, încât percepția lor asupra disconfortului oamenilor și confuzia lor în astfel de situații este estompată. În acest sens, trebuie să fiți atenți la zona de confort a tuturor și să găsiți o distanță reciproc acceptabilă pentru asistentă și pacient.
Trebuie să fii foarte atent la manifestarea pacientului și / sau a celor dragi a acestuia cu sentimentul de disconfort asociat invaziei zonei de confort.
Mod de comunicare sigur
Indiferent de canalul de comunicare pe care îl folosește o persoană, ar trebui să se străduiască să se asigure că mesajul pe care l-a conceput este transmis cu cea mai mare acuratețe. Acest lucru este facilitat de un mod sigur de comunicare. Dacă mesajul este transmis cu fermitate și încredere, crește probabilitatea ca destinatarul mesajului să fie de acord cu acesta. Unii oameni confundă comunicarea încrezătoare cu agresivitatea și grosolanul, așa că ar trebui să o folosiți selectiv și să vă gândiți întotdeauna la modul în care va fi percepută.
În cazurile în care persoana se comportă agresiv (nu trebuie confundată cu un comportament încrezător!) Spre asistentă, utilizați următoarele instrucțiuni:
- nu trebuie perceput comportamentul agresiv al cuiva ca pe o insultă personală; cel mai adesea oamenii își aruncă emoțiile negative asupra celor pe care îi văd mai des, chiar dacă altcineva îi supără;
- trebuie să respirați adânc: respirați adânc și numărați cu voce tare până vine calmul;
- puteți ieși din cameră dacă există frica de a spune sau de a face ceva neplăcut (desigur, acest lucru se poate face numai dacă pacientul este în siguranță);
- puteți face o pauză făcând o scurtă plimbare și beți o înghițitură de apă;
- poți spune despre ce s-a întâmplat cu cineva care se bucură de respectul tău;
- ar trebui să vorbiți din nou cu persoana care a arătat lipsă de respect față de sora: indicați clar că sora își va îndeplini în continuare îndatoririle.
Este foarte important ca personalul medical să păstreze canalele de comunicare deschise (urmăriți, ascultați) chiar și în cazurile în care mesajul primit este jenant.
Mai jos sunt câteva sfaturi pentru a vă menține conversația în ciuda stângaciei. Pentru a face acest lucru, ar trebui:
- oprește-te câteva secunde pentru a te liniști, nu te mai gândi la sentimentele tale și concentrează-te asupra mesajului interlocutorului;
- să manifeste interes pentru interlocutor folosind expresii faciale, gest, atingere; dacă o persoană simte interesul asistentei, atunci acest sprijin tăcut poate fi mai eficient decât orice cuvinte;
- invitați din nou persoana la conversație, punând întrebarea: „Cum te simți?”, „Ești sigur că e mai bine să fii singur acum?” Uneori poți repeta mesajul interlocutorului în propriile tale cuvinte: „Ți-e tare dor de familia ta?”;
- doar ascultă-l pe interlocutor, pentru că uneori acesta este singurul lucru de care are nevoie o persoană. Dacă asistenta crede că pacientul are nevoie de răspunsuri la întrebări și nu poate face acest lucru, ar trebui găsit cineva care să răspundă la întrebări;
- vorbiți despre experiențele lor, despre neînțelegerile apărute cu o altă persoană în care are încredere asistenta medicală.
Comunicarea este o componentă esențială a asistenței medicale
Practica asistenței medicale care s-a dezvoltat în Rusia de mai multe decenii a fost în principal asociată cu implementarea anumitor proceduri care nu necesitau capacitatea unei asistente de a comunica. Reforma asistenței medicale, în cadrul căreia se presupune că va extinde funcțiile personalului asistent medical, face din aceasta o condiție necesară pentru ca activitatea profesională de succes să poată comunica eficient, deoarece informațiile despre problemele pacientului, precum și evaluarea dintre rezultatele sale, presupune o discuție activă cu toate problemele cu pacientul. În special, acest lucru se aplică consilierii pacienților (inclusiv a părinților copiilor mici și a rudelor pacienților vârstnici) cu privire la aspecte legate de conservarea (menținerea) sănătății.
Persoana ar trebui să fie dispusă să vorbească despre asistența medicală despre problemele sale de sănătate, care ar trebui să poată asculta și înțelege.
Concepte și termeni:
- comunicare - 1) o serie de evenimente dinamice constând în transferul de informații de la expeditor la destinatar; 2) un proces complex, multifacetic, de stabilire și dezvoltare a contactelor între oameni pentru a desfășura activități comune;
- comunicare verbală - procesul de transfer al informațiilor în timpul comunicării de la o persoană la alta folosind vorbirea (orală sau scrisă);
- comunicare non-verbală (fără cuvinte) - transferul de informații folosind expresii faciale, gesturi, postură și postură fără utilizarea vorbirii;
- vizual - vizual;
- comunicare - schimbul de informații între două sau mai multe persoane oral sau în scris sau folosind tehnici non-verbale;
- expeditor - o persoană care transmite informații;
- mesaj - informații trimise de expeditor;
- canal - metoda de transmitere a mesajului: vorbire orală, componente non-vorbire (expresii faciale, ochi, expresii faciale, gest, postură) sau în scris;
- destinatar - persoana care primește mesajul;
- confirmare - un semnal prin care destinatarul anunță expeditorul că mesajul a fost primit.
Bazele teoretice ale asistenței medicale: manual / S. A. Mukhina, I. I. Tarnovskaya. 2010
Aspecte psihologice ale comunicării dintre medic și pacient. Portret socio-psihologic al personalității medicului. Se știe că profesia de medic are anumite caracteristici psihologice. Psihologizarea activității medicilor este, de asemenea, asociată cu caracteristicile individuale ale pacienților și ale medicului însuși cu calitățile sale personale, experiența autorității.
Distribuiți munca dvs. pe rețelele sociale
Dacă această lucrare nu vi s-a potrivit în partea de jos a paginii, există o listă de lucrări similare. De asemenea, puteți utiliza butonul de căutare
CONFERINȚĂ 6. COMUNICAREA ȘI MODUL DE COMPORTAMENT AL MEDICULUI
- Aspecte psihologice ale comunicării dintre medic și pacient.
- Portret socio-psihologic al personalității medicului.
- Caracteristici ale personalității pacientului.
Pentru a deveni medic, trebuie să fii o persoană perfectă.... Este necesar nu numai pentrunu tinefii așa uh categorii tehnice, ca datorie, conștiință, dreptate, dragoste pentru o persoană, dar șisă înțeleagă oamenii și să aibă cunoștințe în domeniul psihologiei și. Fără aceasta, nu se poate pune problema eficacității influenței demonologice asupra pacientului.
Se pune adesea întrebarea dacă este necesar să se studieze deloc psihologia comunicării cu un pacient, deoarece în rândul medicilorreal se întâmplă stăpânii meșteșugurilor lor și, deși sunt nu a studiat niciodată psihologia... Într-adevăr, printre mediciau un psiholog congenitalși, cu tavshi În principalm de ei intuitiv, datorită m personal moral și etic tvam de calitate. Cu toate acestea, acest lucru nu urmează delocpentru comunicare nu sunt suficient cu pacientuldar au doar intuiție și dacă prin experiență. În plus, medicul are nevoie și de el antrenament special... Se știe că profesia medicul are anumitepsihologic mai alessti. Un medic nu poate adera dogmatic la anumite postulate și instrucțiuni, nu numai din punctul de vedere al naturii evoluției bolii, ci și din punctul de vedere al factorilor psihologici și altor factori și cauzele apariției acesteia. Înaintea medicului de fiecare dată când existămulte sunt atipice x sarcini pentru a căror soluție este necesarăautosuficient gândirea inteligentă și capacitatea de a prevedea consecințeleacțiunile lor.
Psihologizarea activității medicilor este, de asemenea, asociată cu caracteristicile individuale ale pacienților și ale medicului însuși, cu calitățile sale personale, experiența și autoritatea. La feltehnici deontologiimpactul pe care ef eficient cu un singur medic, m poate fi un exces complet inacceptabilși inacceptabil pentru altul. ÎN acesta este unul dintre cele mai importante aspecte psihologice ale activității medicului. De fapt, nu toată lumea este capabilă de această muncă, prin urmare, atunci când alege o profesie ca medic, orientarea profesională este importantă.
Este imposibil să devii un doctor bun fără dragoste pentru munca ta, pentru o persoană bolnavă. Un medic care este indiferent față de pacient, față de oameni, în general „surd” față de problemele sociale - bmare rău social și profesional, pentru care societatea plătește scump. La urma urmei, medicul se vindecă nu numai prin utilizarea diferitelor medicamente, ci și prin influențarea pacientului cu propria sa lin caz contrar tocană. Din păcate, principiile morale și psihologice ale practicii medicale, întruchiparea lor deontologică nu au fost încă suficient studiate.
Activitatea unui medic ca fenomen social specific are propriile sale caracteristici. În primul rând, această lucrare implică procesul de interacțiune umană. În activitatea unui medic, subiectul muncii este o persoană, un instrument al muncii este o persoană, un produs al muncii este și o persoană. Aici lecheb dar metodele de diagnostic sunt indisolubil legate de relațiile personale. Prin urmare, este atât de important să studiați aspectele morale și psihologice ale activităților medicului. Competența comunicativă a unui medic se bazează pe cunoștințe și experiență senzorială, abilitatea de a naviga în situații de comunicare profesională, înțelegerea motivelor, intențiilor, strategiilor de comportament, frustrări atât ale propriilor, cât și ale partenerilor lor de comunicare, nivelul de stăpânire a tehnologiei și psihototehniei de comunicare.
Conform conținutului, formelor și funcțiilor comunicării, comunicativcompetența medicului trebuie să acopere următoarele domenii:
- competență înimplementarea percepțieifuncții de comunicare zgomotoase, comunicative și interactive;
- competența în implementarea, în primul rând, a interacțiunii subiect-subiect cu partenerii de comunicare (este clar că comunicarea după tipul de ordine, ordine, instrucțiuni, cerințe etc.) (modelul de interacțiune subiect-obiect) trebuie, de asemenea, stăpânită;
- competență în rezolvarea problemelor de comunicare atât productive, cât și reproductive;
- competență în implementarea atât a nivelului de comunicare comportamental, operațional și instrumental, cât și personal.
Aspectul definitoriu al competenței comunicative a unui medic în condiții moderne este competența în comunicarea subiect - subiect, în rezolvarea problemelor de producție, în însușirea nivelului profund și personal al comunicării cu alte persoane.
În structura competenței comunicative a medicului, evidențiem:
- componentă gnostică(un sistem de cunoaștere despre esența, structura, funcțiile și caracteristicile comunicării în general și profesionale în special; cunoștințe despre stilul de comunicare, în special, despre caracteristicile propriului stil comunicativ; cunoștințe de bază, adică culturale generale competență, care, neavând nicio legătură directă cu comunicarea profesională, vă permite să prindeți, să înțelegeți indicii ascunse, asociații etc., adică să faceți înțelegerea mai emoțională, profund personală; gândirea creativă, în urma căreia comunicarea acționează ca o fel de creativitate socială);
- componentă conativă(abilități de comunicare generale și specifice care permitgura grabita să stabilească contactul cu interlocutorul, să-și cunoască în mod adecvat stările interne, să gestioneze situația de interacțiune cu acesta, să aplice strategii constructive de comportament în conf.față tny situații; o cultură a vorbirii; abilități expresive care oferă o expresie adecvată a acompaniamentului mimico-pantomimic; percepedar - refl abilități exioase care oferă o oportunitate de a pătrunde în lumea interioară a unui partener pentru a comunica și a se înțelege; utilizarea dominantă a influențelor organizatoare în interacțiunea cu oamenii (în comparație cu evaluarea și, mai ales, disciplinarea);
- componenta emotionala(atitudine umanistă față de comunicare, interes pentru o altă persoană, disponibilitatea de a intra în relații personale, dialogice cu ea, interes pentru propria lume interioară; dezvoltat empatie și reflecție; un nivel ridicat de identificare cu rolurile profesionale și sociale îndeplinite; I pozitiv - concept ; adecvat cerințelor activității profesionale stări psihoemoționale).
Iată principalele comunicări abilitățile și abilitățile necesare în practica unui medic:
- capacitatea de a purta o conversație cu un pacient;
- capacitatea de a-și gestiona stările mentale și de a depăși barierele psihologice;
- înțelegerea suficientă a caracteristicilor psihologice individuale ale pacienților și capacitatea de a le lua în considerare;
- capacitatea de a pătrunde în lumea interioară a pacientului;
- capacitatea de a arăta simpatie (empatie) pentru pacient în boala sa;
- capacitatea de a asculta și a da sfaturi pacientului;
- capacitatea de a analiza toate componentele activității proprii și pe sine ca persoană și individualitate.
Particularitățile studierii fundamentelor psihologice ale comunicării medicale sunt de a putea depăși aceste dificultăți, și anume: capacitatea de a cunoaște pacientul și de sine, de a compune un portret psihologic al pacientului, capacitatea de a comunica psihologic competent etc. Medicul trebuie să aibă o atitudine pozitivă față de personalitatea pacientului, recunoașterea valorii sale fără prejudecăți, criticitate excesivă. Pe baza celor de mai sus, ne punem o întrebare problematică: ce ar trebui să fie un medic al secolului XXI, care este profesionalismul său?
2. Portret socio-psihologic al personalității medicului
Calitățile profesionale ale personalității medicului:
Pregătirea profesională a unui medic, având un set de abilități și abilități profesionale.
Pregătirea psihologică a unui medic. Specificitatea și complexitatea acestei formări constă în faptul că medicul trebuie să aibă o cunoaștere profundă a psihologiei și a disciplinelor științifice conexe.
Profesionalismul unui medic este, de asemenea, influențat de caracteristicile vieții sale personale: cât de bine este propria sa viață - există dragoste, înțelegere reciprocă cu cei dragi, securitate materială, viață de zi cu zi, etc. Un medic este necesar mult, el este responsabil pentru multe, dar el însuși este în mare parte lipsit de apărare: societatea reprezentată de stat nu oferă condiții de viață decente și necesare la nivelul adecvat. Acest lucru se aplică atât securității sociale, cât și juridice, a unui profesionist. Dar, în ciuda diferitelor condiții de viață și de muncă, în ciuda caracteristicilor personale individuale ale specialiștilor, profesia medicului are valori profesionale semnificative care ar trebui să fie prezente în activitățile sale și să determine nivelul de profesionalism. Profesia de medic presupune, în primul rând, dragoste pentru munca cuiva, dragoste pentru o persoană, pentru o persoană bolnavă. Fără aceasta este imposibil să devii un doctor bun, în sensul complet al cuvântului.
Profesia de medic este o profesie unică, care trebuie să conțină un set de astfel de caracteristici: o luptă constantă pentru auto-perfecționare, o vastă experiență practică, cunoașterea specificului acestei activități, capacitatea de a lucra ca medic, cunoașterea perspective pentru dezvoltarea industriei medicale.
Să evidențiem un complex de calități personale în, care ar trebui să fie la medic.
- Calitățile morale și etice ale unui medic:onestitate, decență, angajament, responsabilitate, inteligență, umanitate, bunătate, fiabilitate, integritate, dezinteres, capacitate de a-și ține cuvântul.
- Calitățile comunicative ale unui medic:atracție personală,politețe, respect față de ceilalți, disponibilitatea de a ajuta, autoritate, tact, atenție, observație, să fii un bun conversațional, sociabilitate, disponibilitatea contactelor, încredere în ceilalți.
- Calități puternice ale unui medic:încredere în sine, rezistență, înclinație spre asumarea riscurilor, curaj, independență, reținere, echilibru, hotărâre, inițiativă, independență, autoorganizare, persistență, intenție.
- Calitățile organizatorice ale unui medic:exactitate față de sine și față de ceilalți, tendința de a-și asuma responsabilitatea, capacitatea de a lua decizii, capacitatea de a se evalua corect pe sine și pacientul, capacitatea de a-și planifica munca.
Activitatea unui medic este un fenomen complex, multifacetic, dinamic. Specificul său este predeterminat, în primul rând, de extinderea comunicării dintre medic și pacient. Acesta nu este un lux pentru un medic, ci o necesitate profesională. Cu ajutorul său, se realizează influența reciprocă a doi subiecți egali - medicul și pacientul. Un indicator al eficacității unei astfel de influențe reciproce este predominanța sentimentelor estetice pozitive, a umanității și a creativității. Medicul trebuie să aibă anumite calități care să contribuie la eficacitatea medicului. În primul rând, este capacitatea de a se controla, de a-și controla comportamentul. Este destul de înțeles că medicul trebuie să fie pregătit pentru acest lucru.
Vom oferi mai multe reguli pentru a optimiza comunicarea medicului curabdator, care va optimiza procesul de tratament:
- Pentru a întâlni pacientul vesel, încrezător, energic.
- Sentimentul general din perioada inițială de comunicare cu pacientul este viguros, productiv, încrezător.
- Există o dispoziție comunicativă: disponibilitatea de a comunica este clar exprimată.
- Când comunicați cu pacientul, se creează o atitudine emoțională pozitivă adecvată.
- Gestionați-vă propria bunăstare (chiar starea emoțională, capacitatea de a controla bunăstarea, în ciuda circumstanțelor nefavorabile etc.).
- Obțineți productivitatea comunicării.
- Discursul nu trebuie suprasaturat de termeni medicali.
- Expresiile faciale expresive, adecvate din punct de vedere emoțional, adică ar trebui să corespundă dispoziției emoționale a pacientului.
O mare importanță ar trebui acordată bunăstării medicului. Este pentru că medicul nu este al luichny m business, deoarece starea lui de spirit se reflectă atât asupra pacientului, cât și asupra colegilor de la locul de muncă, ceea ce creează o anumită atmosferă în procesul de tratament. Este extrem de dificil să se realizeze o astfel de stare internă optimă, deoarece într-o oarecare măsură munca unui medic are aspecte de rutină.
Medicul trebuie să fie capabil să mențină eficiența, să stăpânească situațiile pentru a-și asigura succesul în munca sa și pentru a-și menține sănătatea. Pentru a face acest lucru, trebuie să lucrați asupra dvs., să aveți încredere în voi, să vă puteți controla emoțiile, să vă scutiți de stres emoțional, să fiți intenționat, decisiv.
Activitatea medicului trebuie să se bazeze peolo o atitudine emoțională pozitivă față de sine, pacienți și, în general, față de munca cuiva. Emoțiile pozitive sunt cele care activează, inspiră medicul, îi conferă încredere, provoacă un sentiment de bucurie și au un efect pozitiv asupra relațiilor cu pacienții și colegii de muncă. Și emoțiile negative, dimpotrivă, inhibă activitatea, dezorganizează comportamentul și activitatea, provoacă anxietate, frică, suspiciune la pacient.
Medicul trebuie să poată juca ca un actor și nu numai în exterior.
Expresia de pe chipul medicului ar trebui să fie prietenoasă nu numai pentru a vă acorda o bună dispoziție, ci și pentru a schimba metodele de comportament. Prin urmare, un medic nu ar trebui să meargă în fața pacienților cu fața mohorâtă, plictisită, chiar și atunci când este de dispoziție proastă. Dacă, totuși, o stare proastă nu te lasă, ar trebui să te forțezi să zâmbești, să ții un zâmbet câteva minute și să te gândești la ceva plăcut.
Pe lângă faptul că medicul trebuie să-și controleze starea internă, trebuie să-și poată controla corpul, ceea ce reflectă în mod clar starea internă, gândurile, sentimentele. Elementele tehnicii externe a medicului sunt mijloace verbale (vorbire) și non-verbale. Prin ele medicul își dezvăluie intențiile, pacienții „citesc” și înțeleg ei.
Aspectul medicului trebuie să fie expresiv din punct de vedere estetic. Nu poți fi dezinvolt de aspectul tău. Principala cerință pentru îmbrăcăminte este modestia și eleganța. Expresivitatea estetică se manifestă, de asemenea, în prietenia și bunăvoința feței medicului, în calmul, reținerea mișcărilor, într-un gest mediu, justificat, în postură și mers. Fussiness, artificialitatea gesturilor, flascul lor sunt inacceptabile. Chiar și cum să primiți un pacient, să îl priviți, să salutați, cum să mișcați un scaun, este puterea de influență. În mișcări, gesturi, privire, pacientul ar trebui să simtă o forță reținută, încredere deplină în sine și o atitudine binevoitoare.
Plasticul corporal, sau pantomima, vă permite să evidențiați principalul lucru în apariția unui medic, îi desenează imaginea perfectă. Eficacitatea comunicării este ajutată de posturile și gesturile deschise ale medicului: nu încrucișați brațele, priviți în fața pacientului, reduceți distanța, ceea ce creează efectul încrederii.
Mai presus de toate, expresia de pe chipul medicului afectează pacienții, uneori chiar mai mult decât cuvântul său. Gesturile și expresiile faciale măresc semnificația emoțională a informațiilor. Pacienții „citesc” de pe fața medicului, amintindu-și atitudinea, starea de spirit, astfel încât fața nu trebuie doar să exprime, ci și să ascundă unele sentimente: nu trebuie să transferați pacientului sarcina treburilor casnice și a necazurilor. Este necesar să se arate pe față și în gesturi ceea ce privește cazul, contribuie la tratament.
Expresia facială a medicului trebuie să corespundă întotdeauna naturii vorbirii atunci când vorbește cu pacientul. Chipul medicului trebuie să exprime încredere, aprobare, nemulțumire, condamnare, bucurie, interes, pasiune, adică să exprime o gamă largă de emoții, ceea ce indică forța morală a personalității medicului.
Un medic în activitatea sa profesională trebuie să atingă apogeul abilităților de comunicare, și anume, stăpânirea propriului corp și capacitatea de a influența pacientul prin forța corpului său. Aici biomecanica poate veni în ajutorul unui medic, știința modelării coordonării motorii a comportamentului, a capacității de a controla propriul corp, care a fost dezvoltată de regizorul ceh de teatru Meyerhold. Sarcina sa finală este de a-și subordona comportamentul motor la exprimarea unui anumit impact asupra pacientului, de a-l face automat, de a-l transforma într-o tehnică de comunicare perfectă, o nevoie internă.
O bază importantă pentru o serie de calități importante din punct de vedere profesional ale personalității medicului este stabilitatea emoțională, anxietatea și tendința de a-și asuma riscurile sunt caracteristicile neurodinamicii.
Pentru psihologia profesională, este foarte important ca trăsăturile neurodinamicii să afecteze formarea unor trăsături de personalitate importante din punct de vedere profesional. Se știe că slăbiciunea proceselor nervoase dă naștere la anxietate crescută, instabilitate emoțională, scădere a activității în activitate etc. Pentru indivizii cu indicatori foarte mari ai puterii sistemului nervos, există o probabilitate crescută de a stabili o stimă de sine inflexibilă, inadecvată.
Stabilitatea emoțională, ca abilitate de a menține o performanță optimă sub influența factorilor emoționali, depinde, de asemenea, în mare măsură de caracteristicile stimei de sine. Este strâns legată de anxietate - o proprietate care este în esență determinată biologic. Ambele aceste calități, considerate uneori ca proprietăți ale temperamentului și, mai des, ca caracteristici personale, semnificative profesional în multe tipuri de activitate, care sunt notate în multe tipuri de activitate profesională obișnuită. O relație similară se observă cel mai adesea între performanță și stabilitatea emoțională. Înmulți tipuri de activitate, emoționalitatea este importantă - capacitatea integrală de a experimenta emoțional. Cerințele deosebit de grave pentru acest domeniu sunt făcute de profesii care necesită o emoționalitate ridicată și, în același timp, stabilitate emoțională, de exemplu, activitatea unui medic.
Proprietatea extra-introversiunii este considerată importantă din punct de vedere profesional, în primul rând pentru activitățile de grup sau profesiile legate de comunicare, munca cu oamenii. Dar această calitate poate fi importantă și pentru munca individuală. Există dovezi că intraversiunea este asociată cu niveluri mai ridicate de activare corticală în repaus, motiv pentru care introvertiții preferă activități care evită supraestimularea. Extroversii se străduiesc pentru stimularea externă, preferă activități care să permită mișcări suplimentare, sprijin emoțional și motivațional. Se știe că introvertitele sunt mai rezistente la munca repetitivă, mai bine la locul de muncă care necesită o vigilență sporită a preciziei. În același timp, în situații de muncă stresante, acestea arată o tendință mai mare la reacții anxioase care afectează negativ succesul activității. Extrovertiții, pe de altă parte, sunt mai puțin exacți, dar navighează mai bine în situațiile de lucru tensionate. În lucrul în grup, este necesar să se ia în considerare marea sugestibilitate și conformitatea extrovertitilor.
Dintre calitățile personale proprii, responsabilitatea este cel mai adesea menționată ca o calitate universală, importantă din punct de vedere profesional. Responsabilitatea este considerată una dintre proprietățile care caracterizează orientarea personalității medicului, care afectează procesul și rezultatele activității profesionale, în primul rând prin atitudinea față de îndatoririle lor de muncă și calitățile lor profesionale.
Majoritatea celorlalte trăsături de personalitate sunt mai specifice și importante doar pentru anumite tipuri de activitate profesională. Rezumând cele de mai sus, se poate presupune că trăsăturile de personalitate pot acționa ca calități importante din punct de vedere profesional în aproape orice tip de activitate profesională, în special în activitatea unui medic.
Abilitățile medicului sunt de obicei privite ca trăsături individuale de personalitate care contribuie la realizarea cu succes a activităților sale.
Există două grupuri mari de abilități speciale ale medicului:
- perceptiv-reflexiv(percepție - percepție) abilități care determină posibilitatea pătrunderii medicului în originalitatea individuală a personalității pacientului și înțelegerea acesteia (aceste abilități conduc);
- abilități proiective,asociat cu capacitatea de a acționa asupra unei alte persoane, asupra unui pacient.
Printre acestea, principalele sunt următoarele:
- Capacitatea de a evalua corect starea internă a pacientului, de a simpatiza, de a empatiza cu el (capacitatea de a empata).
- Abilitatea de a fi un exemplu pentru cei care sunt tratați, în gânduri, sentimente și acțiuni.
- Capacitatea de adaptare la caracteristicile individuale ale pacientului.
- Capacitatea de a insufla încredere pacientului, de a-l liniști.
- Abilitatea de a găsi stilul corect de comunicare cu toată lumea, de a-și atinge locația și înțelegerea reciprocă.
- Abilitatea de a trezi respect la pacient, de a folosi (informal) recunoașterea acestuia, de a avea autoritate printre cei care sunt tratați.
3. Caracteristici ale personalității pacientului
Caracteristicile personale ale pacientului includ următoarele calități: temperament, caracter, abilități, inteligență etc. Toate aceste grupuri de proprietăți ar trebui luate în considerare de către medic atunci când stabilesc contactul psihologic cu pacientul.
Diferiti pacienti vin sa vada un medic. Medicul uneori nu știe despre personalitatea sa și, ca urmare, este posibil să nu fie pregătit să se întâlnească cu el. În mod inconștient, medicul este întotdeauna acordat cu imaginea „pacientului ideal”. Acest termen este uneori numit astfel de pacienți care au ajuns în mod deliberat să se vindece de boală, nu au nicio îndoială cu privire la abilitățile și abilitățile medicului, disponibilitatea de a îndeplini toate prescripțiile medicului, capacitatea de a-și expune pe scurt problemele și reclamațiile, puțin conștientizare în termeni medicali.
Dar, după cum arată practica, procentul de astfel de pacienți este mic și medicul întâlnește direct diferiți pacienți, cu manifestări ale diferitelor lor caracteristici, ceea ce, desigur, creează anumite bariere în tratament. Prin urmare, medicul trebuie să ia în considerare toate caracteristicile personalității pacientului pentru formarea eficientă a contactului cu acesta.
Pacienții diferă prin caracteristicile lor personale. Să le luăm în considerare.
Pacienți externisunt mai atrași de lumea exterioară care îi înconjoară, sunt sociabili, au un cerc larg de prieteni, cunoscuți, excitabilitate ridicată și comportament impulsiv. Ei sunt capabili să învinovățească circumstanțele externe, soarta lor, șansa pentru afecțiunile și bolile lor. Astfel de pacienți prezintă de obicei agresivitate și furie, atât față de medic, cât și față de alți pacienți. viespinou tactici care ar trebui folosite de medic, în primul rând, stabilirea contactului emoțional cu astfel de pacienți și abia apoi trecerea la aspectele informaționale ale conversației.
Pacienți interni.Pentru ei, lumea lor interioară, experiențele lor prezintă un interes mai mare, iar mediul extern este nesemnificativ. Astfel de pacienți sunt „închiși în sine”, necomunicativi, nu se plictisesc niciodată de ei înșiși, este dificil să se adapteze la schimbările din mediul extern, sunt predispuși la introspecție, predomină tipul de comunicare neîncrezător-sceptic. Pentru stagiari, nu există fleacuri în sănătatea lor. Ei pun vina pentru sănătatea pierdută numai asupra lor și își asumă responsabilitatea pentru evenimentele din viața lor numai asupra lor. Astfel de pacienți sunt extrem de responsabili, executivi, pretențioși atât pentru ei înșiși, cât și pentru medic. Prin urmare, medicul, în timp ce lucrează cu astfel de pacienți, ar trebui să discute toate problemele cât mai detaliat posibil, altfel pacientul poate experimenta un sentiment de anxietate. Nu este nevoie să economisiți timp consultând, deoarece ritmul de gândire al stagiarilor poate fi lent. Medicul trebuie să se împace cu acest lucru și să fie răbdător, calm. În acest caz, tacticile cu pacientul ar trebui să fie opuse celor date anterior, și anume: contactul cu un astfel de pacient ar trebui să înceapă cu un contact neutru, informațional și abia apoi să formeze o atitudine emoțională pozitivă față de medic.
Există câteva condiții prealabile pentru crearea unei anumite relații între medic și pacient, care are loc chiar înainte ca acestea să intre în contact direct. Trebuie luat în considerare faptul că pacientul care vine la medic, de regulă, știe mai multe despre el decât medicul pacientului. Reputația asistenței medicale în general și a instituției medicale la care ajunge pacientul este, de asemenea, importantă. Tensiunea, nemulțumirea și furia pacientului că a fost forțat să ajungă la medic cu un transport incomod și să aștepte mult timp în sala de așteptare până îi vine rândul, este adesea un mecanism de generalizare a afectului, care s-a manifestat inadecvat la întâlnirea cu o asistentă medicală sau un medic care nu are nicio idee despre motivele acestui efect. Pentru majoritatea pacienților, în imaginea unui medic, experiența personală de interacțiune cu persoane care sunt autoritare pentru el în diferite perioade ale vieții este generalizată. Bazele teoretice în domeniul relației dintre medic și pacient au fost dezvoltate de 3. Freud în conceptul său de „transfer” („transfer”). Conform acestui concept, medicul îi amintește subconștient pacientului de o persoană semnificativă din punct de vedere emoțional din copilărie, de exemplu, tatăl său. În funcție de ce impresii și atitudini au predominat cândva în timpul contactului pacientului cu tatăl, în relația efectivă cu medicul, tendința este fie negativă (ostilă), fie pozitivă (sentimente de dragoste, încredere). „Antitransferul” („contrapsrenos”) acționează în direcția opusă.
În prezent, aceasta este înțelegerea inițială a lui 3. Freud este considerat prea îngust și creat artificial, dar uneori rațional, ceea ce indică posibilitatea ca unele elemente ale comportamentului, aspectului sau reputației medicului să îi amintească pacientului ceva pozitiv sau negativ din viața trecută și, mai presus de toate, experiența cu acele persoane care au avut o mare importanță emoțională pentru el. Pe lângă părinți, aceștia pot fi bunici, unchi și mătușă, frați și surori, profesori, prieteni apropiați. Și nu numai într-o relație cu un medic, ci și cu fiecare contact nou care apare între oameni, are sens să ne gândim la motivul pentru care cineva pe care, probabil, îl vedem pentru prima dată în viața noastră, ne provoacă sentimente destul de expresive de simpatie sau antipatie, care din trecutul nostru, decât le amintesc. Dacă ținem cont de o astfel de „povară a trecutului”, aceasta ne poate ajuta să înțelegem mai realist și să facem față situațiilor legate de relațiile cu alte persoane.
În acest context, merită menționat și posibilitatea acțiunii"Transfer stereotip estetic ”.Și anume, faptul că oamenii frumoși sunt mai susceptibili de a provoca simpatie și încredere, oamenii obișnuiți sunt mai susceptibili de a provoca antipatie și nesiguranță. Acest element apare în mod tradițional deja în basme în figurile unei vrăjitoare urâte și a unui prinț frumos. Ideea de frumusețe este asociată cu calitățile bune, urâtul - cu răul. În ciuda faptului că această predicție este neîntemeiată, are subconștient un efect destul de puternic: un pacient atractiv în exterior stârnește mai multă simpatie de la medic, chiar dacă în realitate are nevoie de mai puțin ajutor decât pacientul, ceea ce stârnește antipatie cu aspectul său. În schimb, un terapeut care acționează estetic pozitiv generează mai multă încredere în pacient.
În consecință, cunoștințele medicului și luarea în considerare a imaginii pacientului despre medicul „ideal” ajută la stabilirea unui contact psihologic mai bun între cei doi.
Medicul va primi încrederea pacientului dacă este o persoană armonioasă, calmă și încrezătoare, dar nu arogantă și dacă comportamentul său este rapid, persistent și decisiv, însoțit de simpatie și delicatețe umane. Atunci când ia o decizie serioasă, medicul ar trebui să fie conștient de rezultatele acesteia pentru sănătatea și viața pacientului și, astfel, să consolideze în sine un sentiment de responsabilitate. Cerințele speciale pentru el sunt făcute de nevoia de a fi răbdător și de autocontrol. El ar trebui să ia întotdeauna în considerare diversele posibilități de dezvoltare a bolii și să nu o considere ingratitudine, lipsă de dorință sau chiar insultă personală a pacientului dacă starea sa nu se îmbunătățește.
Este dificil să combini precauția și discreția necesare în activitatea unui medic cu determinarea, calmul, optimismul, atitudinea critică și modestia necesare. Există situații în care este nepotrivit să arăți un simț al umorului fără o umbră de ironie și cinism, conform principiului: „Râzi cu pacientul, dar niciodată de pacient”. Cu toate acestea, unii pacienți nu tolerează umorul, chiar și cu intenții bune, și îl înțeleg ca lipsă de respect și umilință a demnității lor.
Personalitatea echilibrată a medicului este pentru pacient un complex de stimuli externi armonioși, a căror influență ia parte la recuperarea sa. Medicul trebuie să-și educe și să-și modeleze personalitatea, în primul rând, observând reacția asupra comportamentului său direct (prin conversație, evaluarea expresiilor faciale, gesturi ale pacientului) și, în al doilea rând, indirect, atunci când află despre privirea la comportamentul său din colegii săi. Colegul însuși își poate ajuta și colegii să-și direcționeze comportamentul.
Există fapte când oamenii cu maniere dezechilibrate, nesigure și distrase treptat și-au armonizat comportamentul față de ceilalți, atât prin propriile eforturi, cât și cu ajutorul celorlalți. Desigur, acest lucru necesită un anumit efort, o anumită atitudine critică față de sine și gradul necesar de inteligență, care ar trebui să fie considerat de la sine înțeles pentru un medic.
Un medic tânăr, despre care pacienții știu că are mai puțină experiență de viață și mai puține calificări, este în dezavantaj în comparație cu colegii săi mai în vârstă, dar va fi ajutat de realizarea că acest dezavantaj poate fi compensat prin conștiinciozitate, dorința de a veni spre salvare în orice moment și modestie.
Înainte ca un tânăr doctor să devină un profesionist în domeniul său, el trebuie să câștige autoritate și încredere în rândul pacienților și colegilor. Componenta principală despretnosh cel mai bun lucru dintre pacient și medic este încrederea. Însă dobândirea încrederii nu urmează doar din latura psihologică a relației medic-pacient, ci are și o latură publică mai largă. Medicul poate câștiga încrederea pacientului și poate stabili în cea mai mare parte un contact pozitiv cu acesta dacă acesta sau ea îndeplinește cerințele sale nerezonabile de tratament. El poate contribui la aceasta, astfel încât pacienții să se întoarcă la el și „încrederea” în el să crească. Dezvoltarea unor astfel de relații, desigur, rezultă din satisfacerea reciprocă a intereselor, pe de o parte a medicului, pe de altă parte, a pacienților, care pot face un anumit serviciu medicului, de exemplu, folosind profesia lor (reparatori , artizani, muncitori ai rețelei comerciale etc.). Dacă există prea multe astfel de cazuri, atunci examinarea și tratamentul real și efectiv necesar al tuturor pacienților suferă de acest lucru, care ar trebui efectuat în funcție de boala lor, și nu de statutul social sau de capacitățile.
În practică, apare o problemă psihologică în cazurile în care medicul observă că relația dintre el și pacient se dezvoltă nefavorabil. Atunci medicul nu are de ales decât să se comporte cu reținere, cu răbdare, să nu cedeze provocărilor, să nu se provoace și să încerce cu calm și înțelegere să câștige treptat încrederea pacientului. Astfel, creăm o experiență corectă, adică manifestările negative ale pacientului ar trebui corectate cu ajutorul propriilor noastre manifestări pozitive, de exemplu, răbdare, tact și toleranță. Și, dimpotrivă, reacția stereotipă, încă, din păcate, adesea spontană, „naturală” - furie la mânie, ironie la ironie, neputință la neputință, depresie la depresie - întărește atitudinea „păcătoasă” și problematică a pacientului și posibilitatea conflictelor, neînțelegerile cresc. Acest comportament poate fi caracterizat prin expresia: „adăugați ulei la foc”. Mai mult, această reacție „naturală” este o pierdere de timp, în timp ce abordarea opusă, adică a accepta o persoană așa cum este, economisește timp medicului și pacientului.
Un aspect la fel de important în activitatea profesională a unui medic este cunoașterea și luarea în considerare a clasificării clinice pe scară largă a tipurilor de pacienți și a tipurilor de medici. Această clasificare este derivată din observațiile pe termen lung asupra comportamentului pacienților și medicilor. Să ne cunoaștemclasificarea clinică a tipurilor de pacienți.
Pacient anxios.Comportamentul acestor pacienți este marcat de anxietate crescută, care nu este justificată de nimic. Foarte des acești pacienți au un tip de personalitate anxioasă. Sunt lași, supuși, nesiguri de ei înșiși, în timpul procedurilor diagnostice și terapeutice își pot pierde cunoștința, apar diverse reacții vegetativ-vasculare. Atunci când are de-a face cu acest tip de pacient, medicul ar trebui să solicite ajutorul unui psiholog medical care va ameliora stresul emoțional și anxietatea, ceea ce va facilita un proces eficient de tratament.
Un pacient incredul.Comportamentul unui astfel de pacient se caracterizează printr-o neîncredere crescută față de activitățile medicului și de personalitatea acestuia. Astfel de pacienți sunt sceptici cu privire la procesul de tratament, cu precauție. Înainte de a fi de acord cu medicul, ei o vor gândi de peste o sută de ori și apoi vor începe să-i urmeze recomandările. Dacă medicul distinge în timp suspiciunea de posibila psihopatie, atunci ar trebui, în primul rând, să înceapă tratamentul, depășind barierele neîncrederii și înstrăinării pacientului.
Sugestii ale pacienților.Acest tip de pacient încearcă să fie observat atât de medici, cât și de alți pacienți. Trebuie constant recunoscut că este cu adevărat bolnav, că se confruntă cu chinuri insuportabile. Pacientul îi arată medicului că necesită o atenție specială personalității sale, exagerează descrierea plângerilor sale. În timp ce lucrează cu un astfel de pacient, medicul trebuie să îi ofere pacientului o anumită recunoaștere a „eroismului” său, stabilitatea caracterului său.
Pacient depresiv.Un astfel de pacient este deprimat, izolat de ceilalți, refuză să vorbească cu alți pacienți și personal, dezvăluie prost lumea sa interioară. Este extrem de pesimist pentru că și-a pierdut încrederea în succesul tratamentului și al recuperării. Un sfat eficient pentru medic este optimismul său, credința în recuperarea pacientului, care sunt de o mare importanță pentru el; merită să-l implicați în îngrijirea altor pacienți, efectuând sarcini simple.
Un pacient nevrotic.Acest tip de pacient este prea atent la sănătatea sa, este interesat de analizele tuturor testelor de laborator, presupune în mod nerezonabil prezența unei largi varietăți de boli, citește literatura specială. Când comunicați cu un astfel de pacient, principalul lucru este să mențineți o distanță, adică „să nu urmați exemplul pacientului”, prin metode de convingere și sugestie pentru a explica importanța procesului de tratament, care este prescris de medic, și eficacitatea acestuia.
Pentru a dezvolta capacitatea de a comunica cu un pacient, în special o abordare psihoterapeutică a acestuia, orice medic trebuie să aibă informații despre tipul său profesional de comportament.
Înțelegeți particularitățile capacităților lor de comunicare, ajutați medicul să se vadă pe sine „prin ochii pacientului”, dăclasificarea personalitățiimedici pentru I. Hardy (1973).
Doctor robot. Pentru activitățile sale, cea mai caracteristică este îndeplinirea mecanică a atribuțiilor sale. Acești medici sunt meticuloși, bine pregătiți tehnic și îndeplinesc cu exactitate toate sarcinile. Cu toate acestea, lucrând strict conform instrucțiunilor, nu investesc conținut psihologic în munca lor. Un astfel de medic funcționează ca un automat, el percepe pacientul ca un supliment necesar la instrucțiunile pentru serviciul său, relația lor cu pacienții este lipsită de simpatie emoțională și empatie. Ei fac totul, lăsând un lucru în afara vederii - pacientul. Un astfel de medic este capabil să trezească un pacient care doarme pentru a-i administra somnifere la ora stabilită.
Doctor soldat. Acest tip de medic este bine servit în filmele populare de comedie. Pacienții învață despre asta de departe mergând sau cu voce tare și încearcă rapid să-și organizeze noptielele și paturile. Acest medic este decisiv, fără compromisuri, persistent, răspunde instantaneu la cea mai mică încălcare a „disciplinei”. Cu o cultură insuficientă, educație, un nivel scăzut de dezvoltare intelectuală, un medic atât de dur "puternic" poate fi nepoliticos și chiar agresiv cu pacienții. În cazuri favorabile, dacă este inteligent, educat, cu un caracter atât de decisiv, poate deveni un bun educator pentru tinerii colegi.
Doctor de tip matern („mamă” și „doctor”).El își transferă relațiile familiale calde pentru a lucra cu pacienții sau compensează absența lor la locul de muncă. Lucrul cu pacienții, îngrijirea lor este o condiție esențială pentru elviaţă. El este bun posedă empatie, capacitatea de a empatiza.
Expert medical. Ego doctor - specialist îngust. Datorită nevoii mari de recunoaștere profesională, el arată o curiozitate specială într-un anumit domeniu de activitate profesională și se mândrește cu importanța înindustrie, unde uneori chiar „străbate” medicul. Pentru profesioniștisfaturi pentru ei nu ezitați să contactați medici tineri. Uneori, oamenii de acest tip devin fani ai activităților lor restrânse, excluzând toate celelalte interese.sy din câmpul lor vizual, nu sunt interesați decât de muncă.
„Doctor nervos”. Acest tip de comportament neprofesionist al unui medic nu ar trebui să se afle într-o instituție medicală și indică o selecție profesională de calitate slabă a personalului, greșeli în activitatea administrației. Instabil din punct de vedere emoțional, temperament rapid, iritabil, el dă constant reacții nevrotice, este predispus la discutarea problemelor personale și poate deveni un obstacol serios în activitatea unei instituții medicale. Un „doctor nervos” este fie o persoană patologică, fie o persoană care suferă de nevroză. Astfel de oameni au adesea ei înșiși nevoie de ajutor psihoterapeutic serios și sunt incapabili din punct de vedere profesional să lucreze cu pacienții.
Un medic care aparține tipurilor de mai sus nu s-a format încă sau s-a format deja ca persoană, un astfel de comportament este marcat de nefiresc. Comunicarea nefirească îl împiedică să stabilească contacte cu oamenii, așa că un astfel de medic trebuie să își definească în mod clar obiectivele profesionale, să dezvolte un stil adecvat de comunicare cu pacientul.
Astfel, dacă principiul principal în activitatea medicului este „pacientul mai întâi”, atunci planificarea și efectuarea practicii medicale este imposibilă fără capacitatea de a efectua un sondaj, de a formula probleme, de a planifica evenimente și de a învăța pacientul abilități de auto-îngrijire, iar pentru aceasta , medicii trebuie să învețe și să se perfecționeze constant nu numai în formarea profesională, ci și în bazele psihologice ale activităților terapeutice.
PAGINA \\ * MERGEFORMAT 14
Alte lucrări similare care vă pot interesa |
|||
| 7734. | CUVÂNTUL MEDICULUI, ADEVĂRAT CU PACIENTUL, IATROGENIA | 29,3 KB | |
| Influența cuvântului medicului asupra procesului de recuperare al pacientului. Influența cuvântului medicului asupra procesului de recuperare al pacientului. Este cu adevărat dificil să supraestimezi puterea cuvântului în relația dintre medic și pacient. Eșecul pacientului de a stabili contactul cu medicul este la fel de periculos ca și lipsa de dorință a medicului de a stabili un contact eficient cu orice pacient. | |||
| 4991. | Întrebări de etică medicală în notele doctorului V. Veresaev | 13,99 KB | |
| The Doctor's Note este o autobiografie la prima persoană. Comunitatea medicală, în cea mai mare parte, nu a aprobat notele doctorului Veresaev. Cu privire la dreptul medicului la un experiment clinic, inovații În ceea ce privește oportunitatea publicării notelor. Începând de la admiterea la facultatea de medicină și în special în clinică, eroul notelor s-a confruntat cu întrebări legate de etica medicală care nu erau acoperite de etica medicală clasică de atunci. | |||
| 20228. | Dezvoltarea unui modul pentru automatizarea activității unui medic școlar la întreprinderea școala secundară MOU nr. 2, Katav-Ivanovsk | 362,85 KB | |
| Folosind diagrama cazului de utilizare și clasificarea subiecților, determinați tipurile de utilizatori ai sistemului și, pentru fiecare tip de utilizator, determinați operațiunile pe care le are la dispoziție pe obiecte (de exemplu, descrieți ce utilizator poate vizualiza, modifica, șterge ce informații și sub ce restricții). | |||
| 2110. | Comunicare interpersonală | 8,87 KB | |
| Sportul modern nu poate fi imaginat fără comunicarea unor influențe interpersonale intense și interacțiunea sportivilor între ei cu un antrenor rival. Pentru a răspunde cel puțin la unele dintre aceste întrebări, este necesară o dezvoltare experimentală sistematică a problemelor de comunicare în sport. Desigur, studiul comunicării de afaceri a sportivilor este primul pas într-un studiu cuprinzător al influențelor interpersonale în sport. Desigur, în acest caz, ar fi necesar să analizăm în mod special și contactele non-activitate ale sportivului pentru a compara ruda ... | |||
| 10356. | Comunicarea ca fenomen | 21,4 KB | |
| Conceptul și structura comunicării. Tipuri și forme de comunicare. Conceptul și structura comunicării. Categoria comunicării, problema comunicării, este una dintre centralele științei psihologice, alături de categoria gândirii, activitatea individului. | |||
| 10213. | Relațiile și comunicarea interpersonală | 9,08 KB | |
| Structura comunicării formează mecanismele comunicării cu natura activităților comune și natura relației partenerilor de comunicare. Panfilov: Aspectul informațional-comunicativ al comunicării este considerat ca un tip de comunicare personală în procesul căruia se schimbă informații; Aspectul interactiv al comunicării este analizat ca interacțiunea indivizilor în procesul de cooperare; Aspectul epistemologic al unei persoane acționează ca subiect și obiect al cunoașterii sociale; Aspectul axiologic este studiul comunicării ca proces de schimb ... | |||
| 5937. | Comunicarea orală a vorbirii | 12,16 KB | |
| Rușii nu încearcă să evite controversele precum britanicii, japonezii, finlandezii, chinezii. Rușii se pot certa fierbinte între ei și intensitatea polemicii poate atinge un punct foarte înalt, dar acest lucru nu duce la o rupere a relațiilor, ceea ce surprinde străinii. Cu o discrepanță evidentă a punctelor de vedere, rusii cred că a existat o ceartă între ei. Spre deosebire de reprezentanții culturii comunicative occidentale, rușii își exprimă punctul de vedere destul de categoric fără nicio înmuiere: fie da, fie nu. | |||
| 7735. | COMUNICAREA CA SCHIMB DE INFORMAȚII | 35,98 KB | |
| Aproximativ 70 la sută din informații sunt transmise prin canale de comunicare non-verbale în procesul de comunicare și doar 30 la sută prin intermediul celor verbale. În consecință, mai multe despre o persoană pot fi spuse nu printr-un cuvânt, ci printr-o privire, expresii faciale, posturi, gesturi de mișcare a corpului, distanță interpersonală, îmbrăcăminte și alte mijloace non-verbale de comunicare. Deci principalele sarcini ale comunicării non-verbale pot fi considerate următoarele: crearea și menținerea contactului psihologic; reglarea procesului de comunicare; adăugarea de noi nuanțe semnificative textului cuvântului; interpretarea corectă a cuvintelor; ... | |||
| 20806. | Comunicare. Aspectul comunicativ al comunicării | 24,22 KB | |
| În comunicarea reală, nu sunt date doar relațiile interumane ale oamenilor, adică nu numai că sunt dezvăluite atașamentele lor emoționale, ostilitatea etc., ci sociale, adică de natură impersonală, relațiile sunt întruchipate în țesătura comunicării. Relațiile diverse ale unei persoane nu sunt acoperite doar de contactul interpersonal: poziția unei persoane în afara cadrului restrâns al relațiilor interpersonale, într-un sistem social mai larg, în care locul său nu este determinat de așteptările indivizilor care interacționează cu el, necesită și un anumit " construcția "sistemului conexiunilor sale | |||
| 11577. | COMUNICAREA CA FACTOR AL FORMĂRII PERSONALE | 46,05 KB | |
| În funcție de activitatea și poziția internă a individului în raport cu influențele de mediu și educaționale, acesta poate fi format într-o varietate de direcții. Înțelegerea acestui fenomen duce la faptul că toate acele influențe și influențe care apar aici afectează dezvoltarea și formarea personalității. | |||
Primul contact cu pacientul.„Procesul de diagnosticare pentru un medic începe deja din momentul în care pacientul apare: aspectul său, mersul, caracteristicile vorbirii etc. Cu toate acestea, nu trebuie să uităm că pacientul îl evaluează pe medic din primele momente. Diferența este că dacă medicul vede fiecare pacient în fundalul unui șir nesfârșit de pacienți, atunci pentru un pacient, un medic este o persoană neobișnuită, unică, căreia îi încredințează bunăstarea sau chiar viața. Prin urmare, el cercetător și cu o pasiune specială studiază medicul. Dacă pacientul nu se simte mai bine după prima întâlnire cu medicul, atunci acesta este un doctor rău. "
Cum să te comporti pentru a trece cu brio acest examen pretentios? Este mai ușor pentru un medic în vârstă în acest sens, experiența sa, părul gri, faima, titlul „muncă” pentru el: pacientul este gata să-l trateze cu încredere în prealabil. Este mai dificil pentru un tânăr doctor, el trebuie să depășească suspiciunea firească a lipsei de experiență. Dar nu te descuraja. La urma urmei, pacientul nu ne poate evalua competența, mai ales cu o comunicare scurtă; numai un profesionist o poate face. Pacientul își studiază medicul, în primul rând ca persoană: indiferent dacă este amabil, atent, simpatic, calm sau agitat (la urma urmei, în orice afacere stăpânul poate fi văzut prin încrederea și încetineala sa). Prin urmare, este posibil ca un tânăr medic să dea o impresie favorabilă inițială, chiar dacă el se comportă corect și își amintește că este ca un artist pe scenă: aspectul, gesturile și cuvintele sale sunt analizate constant, meticulos și evaluate de pacient.
Să începem cu apariția „se întâlnesc după haine ...”. Pacientul, de regulă, crede că un bun medic se dedică în totalitate profesiei, nu are timp și interes să urmeze ultima modă; medicul, după părerea sa, ar trebui să fie îmbrăcat modest și simplu. În plus, medicina este întotdeauna asociată cu curățenia și, în general, este posibil să ne imaginăm un slob ca un maestru al meșteșugului său? De aceea medicul trebuie să fie îngrijit și ordonat. Acest lucru se aplică îmbrăcămintei, coafurilor și locului de muncă. Chiar și Hipocrate a sfătuit: „Înțelepciunea ar trebui să fie văzută după cum urmează: dacă cineva nu are o podoabă rafinată și deșartă, deoarece dintr-o rochie - decentă și simplă, făcută nu pentru lăudare excesivă, ci pentru bună glorie - seriozitate și conformitate cu sine ca în gândurile urmează și „mersul pe jos”. Ceea ce sunt în aparență, așa sunt în realitate: nu sunt înclinați spre distracție, sunt eficienți, în întâlnirile oamenilor sunt serioși ... "Dacă un tânăr medic vrea să slăbească neîncrederea pacientului față de lipsa sa de experiență, el nu ar trebui să satisfacă dorința inocentă a tinerilor de a se îmbrăca. ceea ce este vizibil este inadecvat și ar trebui să rămână în afara zidurilor spitalului ...
Chiar dacă vă grăbiți, în niciun caz pacientul nu ar trebui să simtă acest lucru: priviți ceasul în timp ce numărați pulsul, reduceți imperceptibil interogarea și examinarea la cele mai importante puncte din acest caz, fiți de acord cu pacientul cu privire la o reexaminare într-un moment mai convenabil. Dar dacă situația este cu adevărat alarmantă, atunci este necesar fie să transferați pacientul la un coleg, fie să aveți grijă complet de pacient, abandonând vizitele programate anterior, abandonând planurile planificate anterior. Nu îi puteți arăta pacientului oboseala sau disconfortul, chiar dacă oboseala este rezultatul ceasului nedormit atunci când ați salvat viața mai multor pacienți. Vedele și pacientul dvs. actual doresc, de asemenea, să primească un ajutor mai puțin deplin decât alții. "(NA Magazannik Arta comunicării cu pacienții. - M., 1991)
În al doilea rând (vezi Tabelul 2), caracteristicile non-verbale ale comunicării (comportamentului) pot ajuta la determinarea accentuării caracterului pacientului, pot face o caracterizare detaliată a personalității.
În al treilea rând (vezi Tabelul 3), indicii non-verbale pot oferi informații despre mediul cultural și stilul de viață care au avut un impact formativ asupra personalității pacientului.
"Problemele transculturale - adică cele care apar atunci când diferite valori și comportamente determinate cultural se ciocnesc - sunt doar un tip de conflict. În sfera comunicării, aceste conflicte reflectă concepte și probleme diferite care decurg din împletirea lor. După cum sa menționat, membrii ale diferitelor comunități culturale învață trăsături tipice care afectează atât relațiile și așteptările lor interpersonale, cât și comportamentul lor extern. În același mod, o persoană își duce educația peste tot cu el. Pe baza ei, se formează diferite sisteme de relații și structuri de valori. care afectează înțelegerea reciprocă, dar pot provoca, de asemenea, conflicte între oameni și în interiorul persoanei în sine. Cu alte cuvinte, fiecare persoană este un sistem mic, dar în același timp, semi-deschis cu propriile sale tradiții, conectate într-un anumit mod cu tradițiile mediului său social. " (N. Pezeshkian Psihoterapie familială pozitivă: Familia ca psihoterapeut. - M., 1993)
Al patrulea (vezi Tabelul 4), orientarea în semnalele comunicării non-verbale permite navigarea mai fiabilă a stărilor pacientului, înregistrarea semnelor de excitare latentă, pesimism în ceea ce privește perspectivele tratamentului, îndoiala de sine etc.
„Dintre mișcările expresive, se disting mișcările directe (primare) și mediate (secundare). Mișcările primare sunt asociate cu o reacție reflexă direct la stimularea fizică. De exemplu, atunci când privim soarele strălucitor, pupilele noastre se vor îngusta în mod necesar și pleoapele noastre se vor la fel. La fel se va întâmpla și cu ochii noștri, dacă începem să ne amintim exact cum a avut loc un eveniment important. În al doilea caz, apar mișcările secundare ale mușchilor ochiului ...
Nu confundați reacțiile expresiilor faciale la stimulii externi cu manifestarea stărilor psihologice interne.
Aceeași mișcare musculară poate avea origini complet diferite. Orice judecată nu ar trebui făcută cu privire la înțelegerea unui singur detaliu. O concluzie poate fi construită numai pe baza unei situații holistice, analizând manierele, modalitățile de comportament uman în totalitatea lor. Nerespectarea acestei reguli este cel mai mare pericol în aplicarea practică a cunoștințelor dobândite despre latura non-verbală a comunicării.
Cunoașterea acțiunilor reciproce ale sufletului și
corp, consider că este datoria mea să spun că există
și medicamente pentru suflet care vindecă trupul.
Ele sunt extrase din știința înțelepciunii.
Cu această artă îi vei consola pe cei triști
înmoaie pe supărat, nerăbdător
calmează-te, face timidul curajos,
secretoasă, deschisă, disperată
demn de incredere. Prin această artă este raportat
tărie care depășește trupul
durere, dor, aruncare.
M. Ya. Mudrov
Plan de curs:
Comunicarea în asistență medicală.
Niveluri de comunicare.
Funcții de comunicare.
Tipuri de comunicare.
verbal (verbal)
fără cuvinte (non-verbal)
Factori care promovează și împiedică comunicarea.
Stiluri de comunicare.
Eficiența comunicării.
Tipuri de comunicare:
terapeutic, eficient,
nu terapeutic, ineficient.
Menținerea comunicării cu pacienții care nu pot comunica verbal.
Reguli pentru cunoașterea eficientă a pacientului.
10 „DA” de comunicare terapeutică.
10 comunicare terapeutică „NU”.
Comunicare - toate modurile de comportament pe care o persoană le folosește, conștient sau inconștient, pentru a influența pe alta.
Comunicarea în asistență medicală - schimb de informații și (sau) emoții între asistentă și pacient.
Niveluri de comunicare:
Intrapersonal
Interpersonal (între două sau mai multe persoane)
Public (între grupuri mari)
Funcții de comunicare:
1... Informațional.
Primirea și comunicarea informațiilor necesare. Asistenta are nevoie de informații despre bunăstarea pacientului, reacțiile sale la personal, tratament și internarea în spital. La rândul său, asistenta informează pacientul cu privire la regimul de administrare a medicamentului, natura preparatului pentru viitoarea examinare instrumentală etc.
2. expresiv (emoţional).
Pacienții așteaptă un răspuns emoțional, simpatie și căldură de la asistentă. Nu trebuie să gâfâi și să te plângi prea mult pentru pacient, dar răceala și distanța, obiceiul de a-ți controla în mod constant emoțiile creează o impresie de insensibilitate.
și lipsa de suflet. Pe de altă parte, orice emoții, în special cele negative, sunt contagioase și se răspândesc rapid la alții.
3. de reglementare.
În procesul de comunicare, asistenta influențează conștiința și comportamentul pacienților, folosindu-și valorile și interesele vieții, fondul emoțional și alte „pârghii de control” ale oamenilor. La rândul său, asistenta este influențată și de pacienții ei. De exemplu, asistenții medicali din unitățile de terapie intensivă lucrează adesea în condiții de stres cronic.
Tipuri de comunicare:
1. verbal (verbal) - cel mai comun mijloc de comunicare între persoanele care utilizează vorbirea.
O conversație cu un pacient este o știință întreagă și o artă reală. Este imposibil să o stăpânești perfect fără o înaltă cultură a vorbirii profesionale. Este necesar nu numai să aveți cunoștințe profunde în specialitate, ci și să fiți fluent în limba literară, pentru a vă putea exprima corect gândurile. Dialogul cu pacientul ar trebui să se desfășoare în așa fel încât tot ceea ce se spune să fie perceput cu ușurință și fără ambiguități, astfel încât explicațiile și răspunsurile la întrebări să fie corect formulate și convingătoare. Evitați standardele lingvistice, tot felul de gunoaie verbale, jargonul profesional, fanfaronarea.
Iată o rețetă scrisă pentru un pacient de unul dintre eroii poeziei lui Yuna Moritz:
"Pastile, medicamente și un cuvânt cald,
Tencuieli de muștar, bănci și un cuvânt tandru
Nici o picătură de rece, picant, malefic!
Fără un cuvânt bun, fără un cuvânt bun,
Fără un cuvânt blând - nu vindecați pacientul! "
2. fără cuvinte (non-verbal)
Acest tip de comunicare este o expresie mai sigură a sentimentelor, deoarece contactul interpersonal are loc la nivel subconștient. Amintiți-vă comunicarea dintre mamă și copil - aceștia se înțeleg perfect, deși discursul mamei nu este înțeles de copil.
Tipul non-verbal de comunicare include:
și) aspect, comportament și îmbrăcăminte.
Aspectul și comportamentul reflectă unele aspecte ale personalității unui lucrător în sănătate, în special gradul de îngrijire a acestuia, atenția față de pacient, capacitatea de a empatiza. Chiar și Hipocrate a subliniat că „cineva ar trebui să se păstreze curat, să aibă haine bune și să se frece cu unguente parfumate, pentru că toate acestea sunt de obicei plăcute pentru bolnavi”. Ruj strălucitor, coafură ultra-la modă, mâini cu inele, tocuri înalte - toate acestea amintesc unui pacient grav bolnav de bucuriile pe care le-a pierdut temporar sau definitiv. Are autocompătimire, invidie involuntară, sentiment de inferioritate, nemulțumire față de asistentă. Suferința se agravează.
b) expresii faciale, expresii faciale și gesturi („limbajul corpului”).
în) poziția corpului în spațiu în raport cu pacientul
Mențineți-vă distanța de „confort psihologic”. Există de obicei patru distanțe psihologice:
Intim - mai puțin de 40 cm,
Personal - 40cm - 2m,
Social - 2 - 4 m,
Deschis - mai mult de 4 m.
Pentru ca comunicarea dintre asistentă și pacient să fie confortabilă, trebuie să se lase reciproc în zona lor personală. Dacă pacientul se îndreaptă spre tine sau se îndepărtează, atunci acesta este un semn important al succesului încercării tale de a implementa procesul de înțelegere a comunicării. Când vorbiți cu pacientul, „nu stați peste el”, este mai bine să vă așezați lângă pat. Este util să vă poziționați astfel încât ochii să fie la același nivel cu pacientul.
d) timpul de comunicare.
Pacienta nu va fi niciodată confidențială și sinceră cu o asistentă care se grăbește, toate aspectele ei exprimând nerăbdare și îngrijorare. Atunci când comunică cu pacientul, asistenta trebuie să monitorizeze cu atenție informațiile non-verbale transmise pacientului. De exemplu, dacă un pacient începe să vomite, va fi extrem de neplăcut și dureros să observe expresia dezgustului și a dezgustului de pe fața asistentei, chiar dacă aceasta îi oferă profesional asistența necesară.
- efecte paralingvistice:
* intonație
* exclamații și exclamații
* viteza vorbirii.
Factori care promovează și împiedică comunicarea
* confidențialitate
* iluminare, încălzire și ventilație adecvate
* postură confortabilă
Modele psihologice de percepție oamenii unii altora definește:
* gradul de cunoaștere
* informații prealabile despre persoană
* experiența de viață personală a comunicării, de exemplu, cu categoria profesioniștilor din domeniul medical
* fundal emoțional
Joaca un rol important "efect de halou" - prima imagine a percepției, care ulterior domină destul de mult timp.
Stiluri de comunicare
compromite;
cooperare;
evitare.
Eficiența comunicării este determinată de două criterii:
a) afaceri (atingerea obiectivelor și obiectivelor tuturor celor care comunică).
b) interpersonal, adică colorat emoțional. În acest caz, există nu numai realizarea obiectivelor comunicării, ci și un sentiment de satisfacție din comunicarea reciprocă.
Tipuri de comunicare:
terapeutic, eficient
neterapeutice, ineficiente
terapeutic, eficient
Un efect benefic asupra psihicului pacientului.
Un exemplu de comunicare terapeutică:
"Copilul a fost obraznic, a căzut în jos, există o abraziune pe genunchi, el plânge amar. Cum să ameliorezi durerea unui copil?
Puteți aplica anestezie locală cu o soluție de novocaină, puteți oferi analgezice - analgin sau morfină, puteți oferi în cele din urmă anestezie. Cu toate acestea, mama copilului îl ia pur și simplu în brațe, îl îmbrățișează ușor, se sărută și suflă pe locul dureros. Plânsul se oprește imediat și, un minut mai târziu, bebelușul se zbate din nou, de parcă nu s-ar fi întâmplat nimic. Ce s-a întâmplat? La urma urmei, nici un sărut, nepăsarea unei vânătăi poate opri iritarea nervilor senzoriali! "(Shamov). Este potrivit să reamintim din nou cuvintele lui M.Ya. Mudrov, care a scris în 1820:„ Există și mental medicamente care vindecă organismul. "
Lucrătorul medical în lupta împotriva bolii trebuie să caute și să pregătească un aliat în persoana pacientului însuși.
Medicul sirian X II secolul Abul-Faraj a spus: "Uite, suntem trei - eu, tu și boala. Dacă ești de partea mea, va fi mai ușor pentru noi doi să o biruim. Dar dacă te duci de partea ei , Singur nu vă voi putea depăși pe amândoi. "...
Frică este o emoție negativă rezultată dintr-un pericol real sau imaginat care pune viața în pericol. Mediul obișnuit, preocupările familiale, locul obișnuit de muncă și odihnă, prietenii și cunoștințele creează un sentiment de încredere și securitate interioară. Cu orice boală, stabilitatea este perturbată temporar sau permanent. Pacientul suferă nu numai de senzații neplăcute (durere, dificultăți de respirație, greață, frisoane), ci și de frică, anxietate, descurajare, melancolie, neputință și alte sentimente dureroase. Nu înțelege ce i s-a întâmplat, nu este sigur dacă medicii îl pot ajuta, este îngrijorat de viitorul său. Manifestările externe ale fricii sunt diferite: de la agitație și emoție - la amorțeală internă și indiferență aparentă („a intrat în sine”). De aici și acțiunile și conversațiile „ciudate” ale pacientului, copleșitoare, lacrimă, plângeri eterne, agresivitate, pretențioase. Sentimentele de frică înrăutățesc rezultatul unei boli și umanitatea personalului medical îi ajută să le depășească.
Astfel, obiectivul principal al comunicării în asistență medicală este de a ajuta pacientul să depășească dezadaptarea asociată bolii.
Mijloace de comunicare sunt împărțite în două grupe:
Terapeutic,
Non-terapeutic.
Instrumente de comunicare terapeutică:
1) atentie .
2) atingere terapeutică .
3) contactul vizual .
Comunicarea non-terapeutică:
1) Ascultare selectivă sau nu atentă .
2) Concluzia declarată.
De exemplu: un pacient a venit la o întâlnire al cărei diagnostic de scabie era, după cum se spune, „scris” pe mâini și pe față. Doctorul s-a întors spre asistentă și a rostit un singur cuvânt: „Wilkinson”. Aceasta însemna că pacientului i se va prescrie un medicament special pentru tratamentul scabiei - unguentul lui Wilkinson. Asistenta a scris rețeta și a înmânat-o în tăcere pacientului. A luat o bucată de hârtie, a părăsit în tăcere biroul și, când a venit acasă, a scris o plângere.
Ce crezi că s-a discutat?